不妊治療の現場では、スタンダードになりつつある受精卵の凍結。本当に凍らせちゃって大丈夫なの……? 妊娠率は下がらないの? リスクはないの? 聞くだけで不安がよぎる「受精卵の凍結」について、日本で唯一の出産ジャーナリスト・河合蘭(かわい・らん)さんに教えていただきます。
マイナス196度で一気に冷凍
最近の体外受精では、受精卵(胚)ができると、それを何とマイナス196度の液体窒素に入れ、一気に凍らせてしまいます。一般人の感覚では、受精卵を凍らせてしまうなんて、とんでもないこと!ですが、不妊治療の現場ではごく普通に行われています。
細胞を傷めずに凍結する技術が非常に進み、生きているものを凍らせ、生きたまま溶かせるようになったのです。
この「凍結」という技術が体外受精の現場に普及し始めたのは、1990年頃です。
当初の技術では生きたまま受精卵を溶かせないケースが多かったのですが、細胞へのダメージを極力抑える「ガラス化法」が普及すると、ほとんどの受精卵を元気な状態で融解できるようになりました。それどころか、凍結した時の方が、妊娠しやすいことがわかったのです。
受精卵を凍結する本当のメリット
実は「凍結したこと」それ自体が、妊娠率アップの理由ではありません。
冷凍食品と同じように、凍結すれば多少なりとも受精卵の質は低下します。にもかかわらず妊娠率が上がるのは、凍結により受精卵を子宮に戻すタイミングをコントロールしやすくなるからです。
そのメカニズムをわかりやすく説明しましょう。
体外受精では、採卵前に、卵胞を育てるために排卵誘発剤を使います(詳しくは第6回:不妊治療をめぐる最大の誤解はこれだった 「排卵誘発剤」のウソ・ホント)。卵胞が育ち、排卵が近づくと、子宮内膜を厚くしてくれるホルモン「黄体ホルモン」*を少し出すようになります。排卵誘発剤で卵巣にたくさんの卵胞が育つと、この黄体ホルモンの全体量も増えてしまうのです。
*黄体ホルモンとは、排卵させる作用のある「黄体化ホルモン」と名前は似ていますが、「化」はつかない別のホルモン。基本的に排卵のあとで急上昇して子宮内膜をふかふかにするホルモンで、排卵が近づく頃になると、これが少量出ます。
すると、子宮で何が起きるか?
子宮内膜が、本来より早いペースでできあがってしまいます。完成したふかふかの子宮内膜は、よい状態をそれほど長くは保てません。ベストの状態はわずか3日ほど。
したがって、排卵誘発剤を使ったあとは、受精卵が子宮にたどり着くタイミングと、子宮内膜のコンディションがベストの時期がズレやすいのです。
この「ズレ」に体外受精の専門家たちは長年、頭を悩ませてきました。
そして、受精卵の凍結技術がこの悩みを解決してくれたのです。
「卵子をたくさん採ること」と「子宮内膜を早い時期から厚くしないこと」。この2つを1回の生理周期の中で叶えるのは難しい。そこで、受精卵ができたら凍結しておき、翌月以降の生理周期でベストコンディションの子宮内膜に着床できるようにしようというわけです。
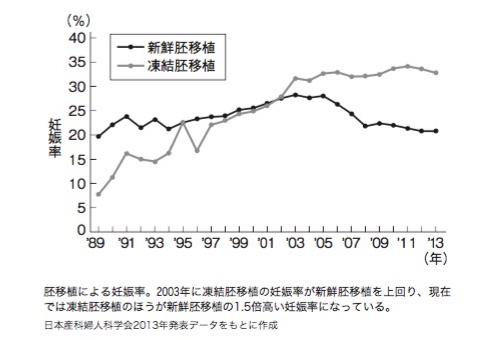
凍結した方が妊娠率は1割高い
実際に、受精卵を凍結して翌月以降の子宮に戻せば、採卵当たりの妊娠率は上がることが明らかになっています。
凍結した受精卵に対して、凍結しない受精卵は「新鮮胚」や「フレッシュ」と呼ばれます。いかにも妊娠しやすそうな名前ですが、日本産科婦人科学会が公表している全国のデータを見ても、新鮮胚は凍結融解胚より1割ほど妊娠率が落ちています。そのため、今や、できた受精卵をすべて凍結してしまう「フリーズ・オール」のクリニックもあります。
「フリーズ・オール」なら、子宮内膜への影響を気にせずに排卵誘発剤を使えるので採卵数も増やせて、採卵あたりの妊娠率はさらに上がります。
多胎妊娠のリスクも下げられる
凍結のメリットは、他にもあります。
例えば、リスクの高い多胎妊娠を避けることができます。
採卵数が多くて受精卵がたくさんできた時、凍結ができれば、1個ずつ子宮に戻せます。凍結技術がなかった時代には、それらを一度に戻して双子、三つ子、時にはそれ以上を妊娠するケースがあとを絶ちませんでした。
多胎妊娠は母子ともにリスクが高く、新生児集中治療室のベッドが足りなくなるという事態まで生じて問題になりました。そのため今では、一度にたくさんの受精卵を子宮に戻すことは学会により禁じられています。
受精卵は何年くらい凍結できる?
凍結された受精卵は実際、どのように保管されているのでしょうか?
凍結後は液体窒素の入った凍結保存タンクで保管されます。規定に応じて保管料を払うことになりますが、施設によって料金システムはさまざま。相場はだいたい1個につき年間1万円から数万円といったところでしょうか。保存可能な期間は、技術的には半永久的と考えられているので、子宮に戻す時期はかなりフレキシブルに選ぶことができます。
例えば、2個の受精卵を凍結した人がいたとします。
採卵した翌月にうち1個を使って妊娠した場合、その人は、出産してから数年後、「次の子を妊娠する準備ができた」と感じられた時期に、残りの1個を使って2人目の妊娠にトライできます。
独身女性の「卵子凍結」も可能になった
凍結技術は、体外受精の妊娠率を一段階押し上げました。しかし、一方では、命についての難しい問題を増やしたとも言えます。
たとえば、今すぐ妊娠する予定のない女性が卵子を採取・保存しておく「卵子凍結」が近年関心を集めていますが、これが本当に女性のためになるのか、専門家の間でも意見がわかれています。つまり、卵子凍結により「20代、30代はキャリアの確立に集中できる」と積極的に呼びかける医師もいれば、晩産化を進めてハイリスク妊娠を増やすと危機感を募らせる医師もいます。
一方で、未婚で若くしてがんになってしまった女性にとっては、卵子凍結は希望の光となっています。治療を始める前に卵子を凍結しておき、治療を終えてから妊娠を考えられるようになったからです。がん患者さんのための卵子凍結は、不妊治療専門施設で広まりつつあります。
受精卵や卵子の「凍結」という強力な技術は、今後もその使い方についての議論が続くことでしょう。
監修・浅田義正(浅田レディーススクリニック理事長)
写真は浅田レディースクリニック培養室/撮影・河合 蘭